Phù thai (fetal hydrops) là một bệnh lý nghiệm trọng xảy ra với thai nhi hoặc trẻ sơ sinh khi chất lỏng tích tụ bất thường tại hai hoặc nhiều khoang trong cơ thể (khoang phúc mạc, màng phổi, màng ngoài tim và da). Trẻ gặp nhiều vấn đề sức khỏe như cổ trướng, tràn dịch màng phổi, tràn dịch màng ngoài tim và phù da. Bệnh cũng có thể liên quan đến đa ối và phù nhau thai với một số thai phụ. Nếu không được điều trị, chất lỏng dư thừa gây áp lực lên tim và các cơ quan quan trọng khác khiến thai nhi gặp nguy hiểm. Phù thai thường được phát hiện bằng siêu âm trong tam cá nguyệt thứ nhất hoặc thứ hai của thai kỳ.

Dấu hiệu nhận biết phù thai
Triệu chứng của phù thai có thể hơi khác biệt giữa từng thai nhi, một số dấu hiệu phổ biến bao gồm:
- Nhiều nước ối
- Nhau thai dày
- Gan, lách và tim to
- Chất lỏng tích tụ xung quanh các cơ quan bụng, tim hoặc phổi
Trẻ sơ sinh mắc bệnh biểu hiện những triệu chứng bao gồm:
- Da tái nhợt
- Suy hô hấp
- Gan và lách to
- Phù nề nghiêm trọng, đặc biệt vùng bụng
Nguyên nhân phù thai
Cho đến nửa sau thế kỷ 20, người ta mới dự đoán nguyên nhân gây ra phù thai do thai nhi bất đồng nhóm máu Rhesus (Rh). Sau đó, người ta phát hiện thêm nhiều yếu tố khác có thể gây ra phù thai ngoài vấn đề liên quan hệ miễn dịch. Dựa vào những thông tin này, phù thai được chia thành 2 nhóm bệnh chính bao gồm phù thai miễn dịch và phù thai không liên quan miễn dịch.
Phù thai miễn dịch
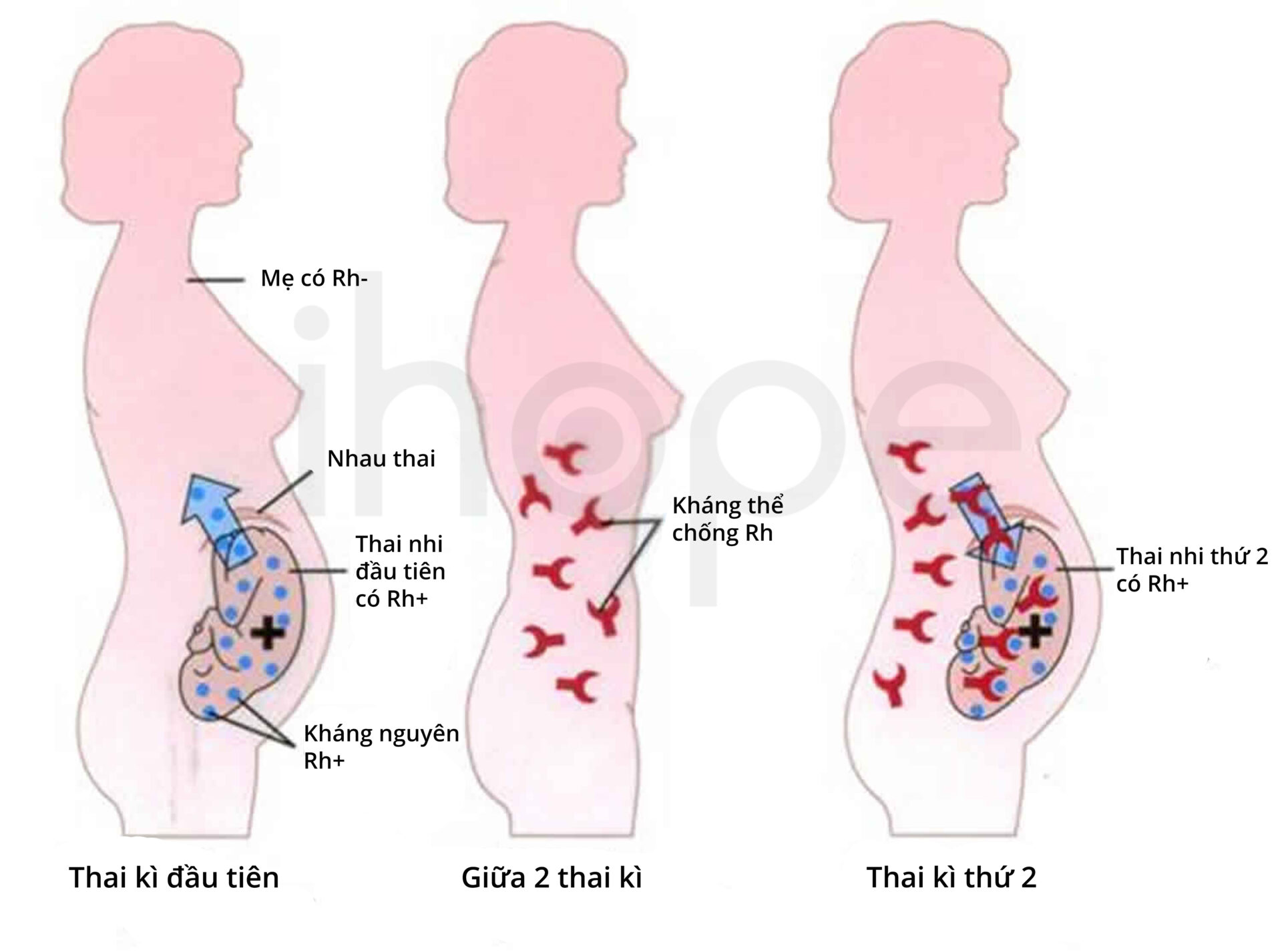
Loại phù thai này không phổ biến, nó thường xuất hiện khi người mẹ có nhóm máu Rh- và con mang Rh+. Yếu tố Rhesus (Rh) là protein mang tính di truyền, nó hiện diện trên bề mặt tế bào hồng cầu. Một người có protein này được xem là Rh dương tính (Rh+), trong khi không có protein được gọi là Rh âm tính (Rh-). Người ta phát hiện kháng nguyên hệ thống máu Rh có tính di truyền, trong khi kháng thể chống Rh chỉ xuất hiện trên cơ thể Rh- khi hệ miễn dịch tiếp xúc với hồng cầu mang kháng nguyên Rh+.
Ảnh: Yếu tố RhesusNguồn: Dr. Nicole Calloway Rankins
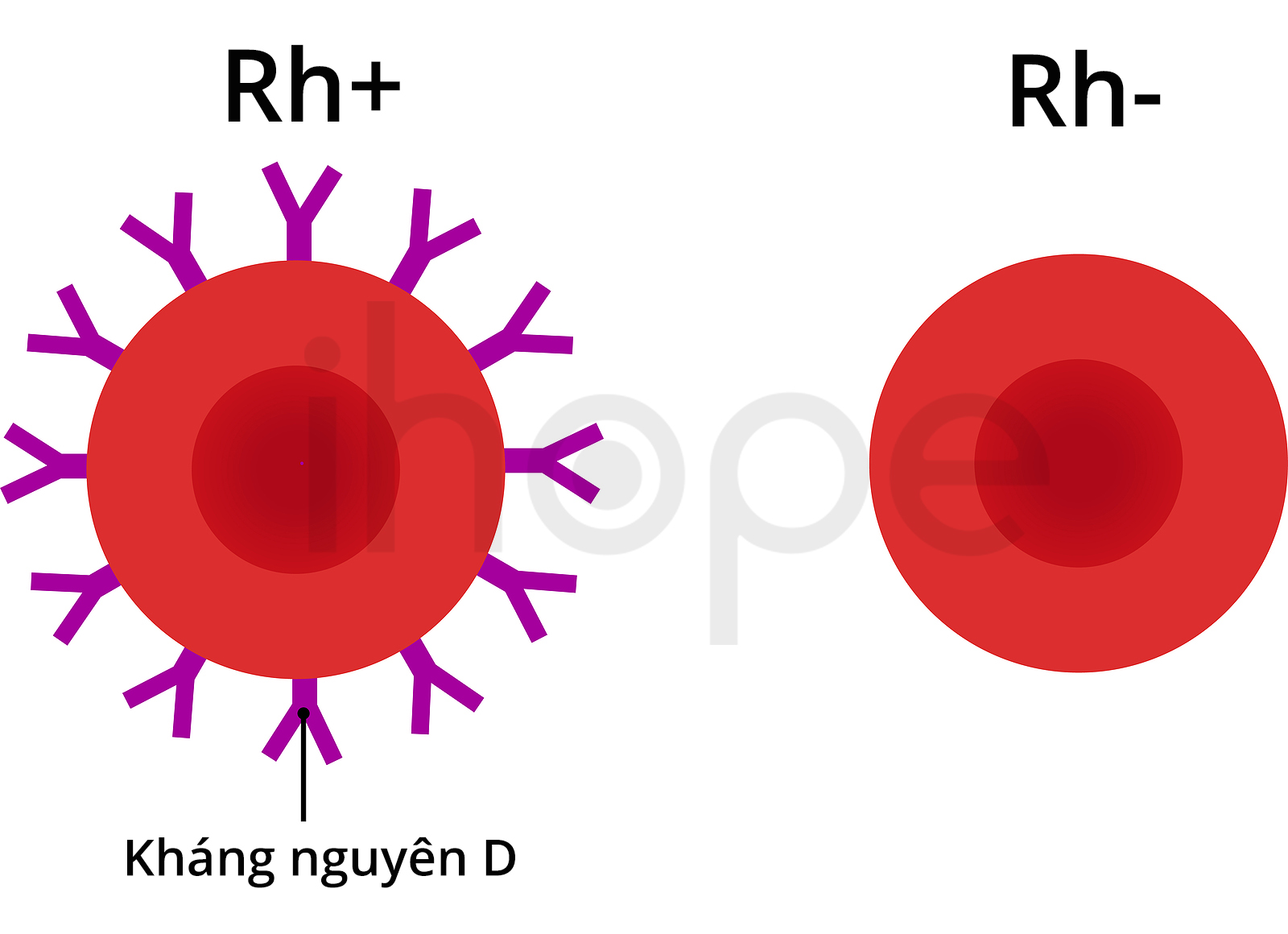
Như vậy, với sản phụ có nhóm máu Rh- và thai nhi Rh+, hệ miễn dịch của sản phụ sẽ tấn công các tế bào hồng cầu của thai nhi, chúng gây ra vấn đề thiếu máu, suy tim, tích tụ chất lỏng trong mô và cơ quan. Do đó, thai nhi xuất hiện các triệu chứng của phù thai.
Phù thai không liên quan miễn dịch
Loại phù thai này phổ biến với khoảng 80-90% trường hợp mắc bệnh. Phù thai xảy ra khi trẻ mắc bệnh di truyền hoặc dị tật bẩm sinh khác nên cơ thể mất khả năng kiểm soát lượng dịch lỏng trong cơ thể, từ đó chất lỏng tích tụ trong các khoang.
Một số bệnh liên quan có thể gây phù thai bao gồm:
- Bệnh tim: nhịp tim nhanh, thiểu sản tim trái, khiếm khuyết đệm nội tâm mạc và dị tật nang tuyến phổi bẩm sinh
- Bất thường nhiễm sắc thể: hội chứng Turner, hội chứng Down và hội chứng Edwards
- Bệnh liên quan đến hạch huyết: loạn sản bạch huyết bẩm sinh
- Nhiễm trùng: Parvovirus B19 (bệnh thứ năm), nhiễm virus cytomegalo và nhiễm trùng giang mai
- Rối loạn chuyển hóa: bệnh Niemann-Pick loại C (NPC), Gaucher loại 2 và thiếu enzyme beta-glucuronidase
- Khối u: teratoma (u quái), u gan và u nguyên bào thần kinh
- Bệnh nền của sản phụ: tiểu đường và cường giáp
- Bệnh hệ tiết niệu: hội chứng thận hư bẩm sinh và hội chứng bụng quả mận
- Bệnh hệ tiêu hóa: xoắn ruột và viêm phúc mạc phân su
- Bệnh về máu: alpha thalassemia, hội chứng truyền máu song thai và bệnh bạch cầu
- Rối loạn chuyển hóa hồng cầu (RBC): thiếu enzyme glucose phosphate isomerase, thiếu enzyme pyruvate kinase và thiếu enzyme glucose-6-phosphate dehydrogenase (thiếu men G6PD)
- Rối loạn sản xuất hồng cầu: thiếu máu do rối loạn quá trình sinh hồng cầu bẩm sinh, hội chứng Diamond-Blackfan và thiếu máu Fanconi
- Rối loạn màng hồng cầu: hồng cầu hình cầu di truyền (hereditary spherocytosis), hồng cầu hình elip di truyền (hereditary elliptocytosis), hereditary pyropoikilocytosis và hội chứng hereditary stomatocytosis.
Phù thai có nguy hiểm không?
Dịch lỏng tích tụ nhiều đến mức chèn ép các cơ quan trong cơ thể, từ đó các biến chứng nghiêm trọng xuất hiện bao gồm:
- Sẩy thai tự nhiên
- Thai chết trong tử cung
- Sinh non
- Tử vong trong chu kỳ sinh
- Tử vong sớm trong giai đoạn sơ sinh
Người ta ước tính khoảng 50% thai nhi mắc bệnh không thể sống sót. Trẻ sinh ra thường gặp một số rủi ro như vỡ ruột thừa, u nang tuyến, tắc ruột và chậm phát triển thần kinh nghiêm trọng.
Mức độ phổ biến
Hiện nay, người ta vẫn chưa xác định chính xác tỉ lệ phù thai do nhiều trường hợp không được phát hiện sớm trước khi thai nhi tử vong hoặc bệnh tự khỏi trước khi chẩn đoán. Bệnh phổ biến tại các nước Đông Nam Á, tỉ lệ mắc bệnh do đồng hợp alpha thalassemia hoặc Hb Bart’s chiếm đến 1/500-1.500 ca mang thai tại Thái Lan. Theo ước tính của Hòa Kỳ, khoảng 1/600-4.000 trường hợp được phát hiện phù thai hàng năm. Tuy nhiên, tỉ lệ phù thai miễn dịch đã giảm đáng kể khi Hoa Kỳ bắt đầu áp dụng rộng rãi phương pháp tiêm globulin miễn dịch Rh vào tuần thứ 28 của thai kỳ (khi nghi ngờ xuất huyết thai nhi) hoặc sau sinh (sau khi sinh con có Rh+).
Chẩn đoán
Trước khi sinh, thai phụ được đề xuất thực hiện một số xét nghiệm nhằm phát hiện sớm phù thai bao gồm:
Siêu âm
Phương pháp này thường được sử dụng trong trong thai kỳ, phương pháp sử dụng sóng âm tần số cao và máy tính nhằm tạo ra hình ảnh mạch máu, mô và cơ quan. Bác sĩ dựa vào những thông tin này để quan sát, kiểm tra hoạt động của các bộ phận trong cơ thể nhằm đánh giá lưu lượng máu qua các loại mô mạch.
Lấy máu dây rốn
Bác sĩ đặt một cây kim xuyên qua tử cung người mẹ vào mạch máu dây rốn. Mẫu máu được kiểm tra nhóm máu nhằm phát hiện các kháng thể trên bề mặt hồng cầu.

Xét nghiệm di truyền
Phù thai xuất hiện trong ba tháng đầu thai kỳ có thể liên quan đến bất thường nhiễm sắc thể và bệnh di truyền. Nếu thai kỳ vẫn được tiếp tục, thai nhi có tỉ lệ tử vong rất cao. Do đó, thai nhi cần được xét nghiệm di truyền nhằm xác định chính xác nguyên nhân gây bệnh, từ đó thai phụ lựa chọn hướng điều trị thích hợp nhất. Trong một số trường hợp, chẩn đoán có thể không được thực hiện cho đến khi trẻ chào đời và bắt đầu xuất hiện triệu chứng.
Điều trị
Các phương pháp điều trị có thể khác nhau giữa từng thai phụ. Bác sĩ thường chỉ định điều trị dựa trên một số yếu tố bao gồm:
- Tuổi thai
- Sức khỏe thai phụ
- Mức độ phát triển của bệnh
- Tiên lượng bệnh
- Ý kiến của thai phụ
- Khả năng em bé chịu đựng đối với các loại thuốc, phương thức hoặc liệu pháp điều trị
Không phải tất cả các trường hợp phù thai đều có thể điều trị. Dựa vào nguyên nhân gây bệnh, bác sĩ thường chỉ định điều trị cho một số trường hợp nhất định.
Các liệu pháp giúp kiểm soát hội chứng phù thai trước sinh bao gồm:
- Truyền máu trong tử cung trong trường hợp thai nhi thiếu máu
- Tiêm thuốc điều trị rối loạn nhịp tim
- Đặt một ống shunt trong ngực thai nhi nhằm dẫn dịch lỏng dư thừa từ cơ thể em bé ra khoang ối
- Kích thích sinh sớm nhằm tăng cơ hội sống sốt cho em bé trong trường hợp bệnh chuyển nặng
Sau khi em bé được sinh ra, bác sĩ có thể sử dụng một số phương pháp kiểm soát bệnh và giảm nhẹ triệu chứng bao gồm:
- Truyền máu trực tiếp vào cơ thể trẻ sơ sinh nhằm cung cấp lượng máu thích hợp và loại bỏ những chất phá hủy tế bào hồng cầu
- Hỗ trợ bệnh suy hô hấp bằng cách bổ sung oxy hoặc cho trẻ sử dụng máy thở
- Phần lớn trẻ sơ sinh tràn dịch màng phổi sẽ tử vong trong 24 giờ sau sinh, do đó người ta sử dụng kim nhằm loại bỏ chất lỏng dư thừa ra khỏi khoang phổi và bụng
- Sử dụng thuốc digoxin kết hợp với một số chất khác (propranolol hoặc flecainide) giúp kiểm soát suy tim hoặc nhịp tim tâm thất nhanh (hơn 200 nhịp/phút)
- Phẫu thuật có thể được chỉ định trong điều trị tim, phổi hoặc dị tật
Lời kết
Phù thai xảy ra khi lượng lớn chất lỏng tích tụ trong các mô và cơ quan dẫn đến cơ thể em bé sưng tấy và phù nề. Nếu không được điều trị, chất lỏng dư thừa tích tụ đến mức gây áp lực lên tim các cơ quan quan trọng khác khiến thai nhi gặp nguy hiểm. Người ta ước tính khoảng 50% thai nhi mắc bệnh không thể sống sót, do đó thai phụ nên thực hiện các xét nghiệm trước hoặc sau sinh nhằm phát hiện sớm và điều trị kịp thời.

